檢查正常,為何還是痛?——從AAOM 2025看「薦髂關節功能失調」
大家好,我是廖偉成醫師。
今年特地前往美國,參加美國骨內科醫學會(AAOM)2025年會,與來自世界各地的專家交流再生醫學的最新進展。其中一場由 Dr. Brian Shiple 主講的專題——「Sacroiliac Joint Dysfunction」,讓我深感共鳴,也與我多年來在門診遇到的臨床情境如出一轍。
許多飽受慢性下背痛之苦的患者,明明做了核磁共振、X光檢查,卻總被告知「一切正常」。但疼痛的存在絕非想像。今天,我想結合年會的學習與臨床經驗,和大家深入解析這個常被忽略的疼痛來源:薦髂關節功能失調。
第一章:結構精密卻常被忽視的「薦髂關節」
薦髂關節(SI Joint)是脊椎與骨盆的關鍵連結。它前半為滑液關節、後半為韌帶聯合,承擔上半身重量的同時,又要容許骨盆細微運動。這些微小但重要的活動(如 Nutation 與 Counternutation)對緩衝地面衝擊、維持身體穩定至關重要。
它的穩定性主要仰賴深層韌帶,尤其是「骨間韌帶」,這是抵抗骨盆剪力、維持結構完整的最後防線。一旦這個系統失衡,疼痛便可能出現。
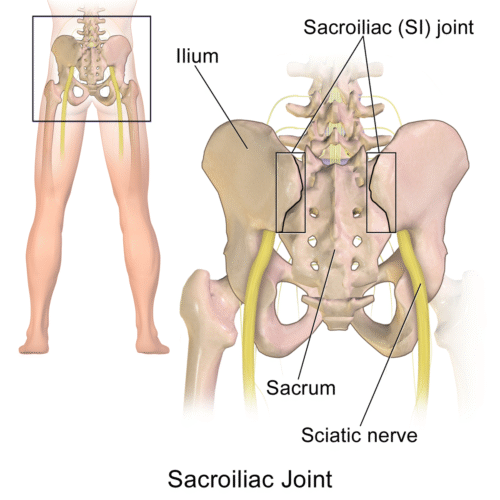
第二章:為何會痛?來自功能失調的連鎖反應
Dr. Shiple 提到,多數薦髂關節疼痛來自功能性失衡而非器質性病變,常見原因包括:
- 韌帶鬆弛(如產後、外傷、長期姿勢不良)
- 骨盆受力不均(如長短腳)
- 鄰近關節術後代償(如腰椎融合後)
- 發炎性疾病(如僵直性脊椎炎)
韌帶鬆弛會造成小範圍的過度移動,引發:
- 本體感覺錯亂(大腦無法正確感知關節位置)
- 深層核心肌群抑制(如腹橫肌、多裂肌)
- 淺層代償肌肉過度緊繃(如腰方肌、臀大肌)
長期下來,甚至出現坐骨神經痛樣的傳導痛、鼠蹊或臀部疼痛,常見抱怨包括「坐不住」、「起身時特別痛」、「單腳站會痛」。

第三章:影像正常不代表沒事,診斷要靠專業手法
MRI 常常找不到問題,這時候需要靠兩件事:
1. 誘發性理學檢查(Provocation Tests)
包含 FABER、Thigh Thrust、Compression、Distraction、Gaenslen’s Test 等。研究顯示,五項中三項陽性時,診斷準確率高達94%。
2. 診斷性注射(Diagnostic Block)
在超音波或X光導引下,將少量局部麻醉劑精準注入關節,若能立刻減痛超過50%,即可確認薦髂關節是痛源。
第四章:治療不是止痛,是「重建穩定」
核心治療:再生注射療法
- 增生療法(Prolotherapy)高濃度葡萄糖(如D25)刺激韌帶增生,15個月追蹤顯示,有效緩解比例為58.7%,優於類固醇注射(10.2%)。
- 高濃度血小板血漿(PRP)自體血液離心後注射入關節與韌帶,研究顯示在12個月後疼痛與功能改善明顯優於增生療法組(p<0.05)。
Dr. Shiple 特別展示了如何利用超音波精準定位薦骨與髂骨的重要結構,提升注射精準度。
輔助治療:徒手治療與運動再教育
放鬆代償過度肌肉(如梨狀肌),搭配專業指導恢復深層核心控制,是防止復發的重要步驟。
第五章:其他進階選項
- 射頻神經阻斷術(如 Cooled RF):阻斷薦椎外側支,3 個月止痛成功率可達 47%。
- 薦髂關節融合術:固定關節防止過動,但需慎選適應症,研究顯示其再手術率不低。
結語:疼痛不是幻覺,而是身體的求救訊號
這次在 AAOM 的學習再次提醒我:對於那些「檢查正常、卻痛得要命」的患者,我們不能只依賴影像,更需要結合生物力學、診斷手法與功能觀點。
薦髂關節功能失調是一個真實且可逆的問題。透過再生注射與功能性訓練,絕大多數患者都有機會找回久違的自由與穩定。
如果您也正為這樣的疼痛所苦,請記得:不是找不到病因,而是還沒找到對的方法。
如需評估與治療,歡迎預約至門診討論最適合您的方案。
